2509 Visualizaciones
1 Respuestas
2 Votos
Informe
El kit del diabético

14 noviembre 2023

El 14 de noviembre es el Día Mundial de la Diabetes. Un día para recordar que en torno al 15% de los españoles padece esta enfermedad, y muchos de ellos ni siquiera lo saben. Un diabético puede llevar una vida normal si, además de la medicación, mantiene unos hábitos adecuados. Dispositivos como sensores de glucosa, plumas o bombas de insulina son un avance en el control de la enfermedad y mejoran la calidad de vida del diabético.
Control y tratamiento. El kit del diabetico
Si hay algo imprescindible para un diabético es su kit básico de diabético, los elementos necesarios para medir su nivel de glucosa y suministrar la insulina que necesita en cualquier momento y lugar. Afortunadamente, en la actualidad un paciente diabético tiene a su disposición una serie de dispositivos, fruto de los avances tecnológicos, que facilitan el control de su diabetes y mejoran sustancialmente su calidad de vida, ganando en precisión y eliminando pinchazos.
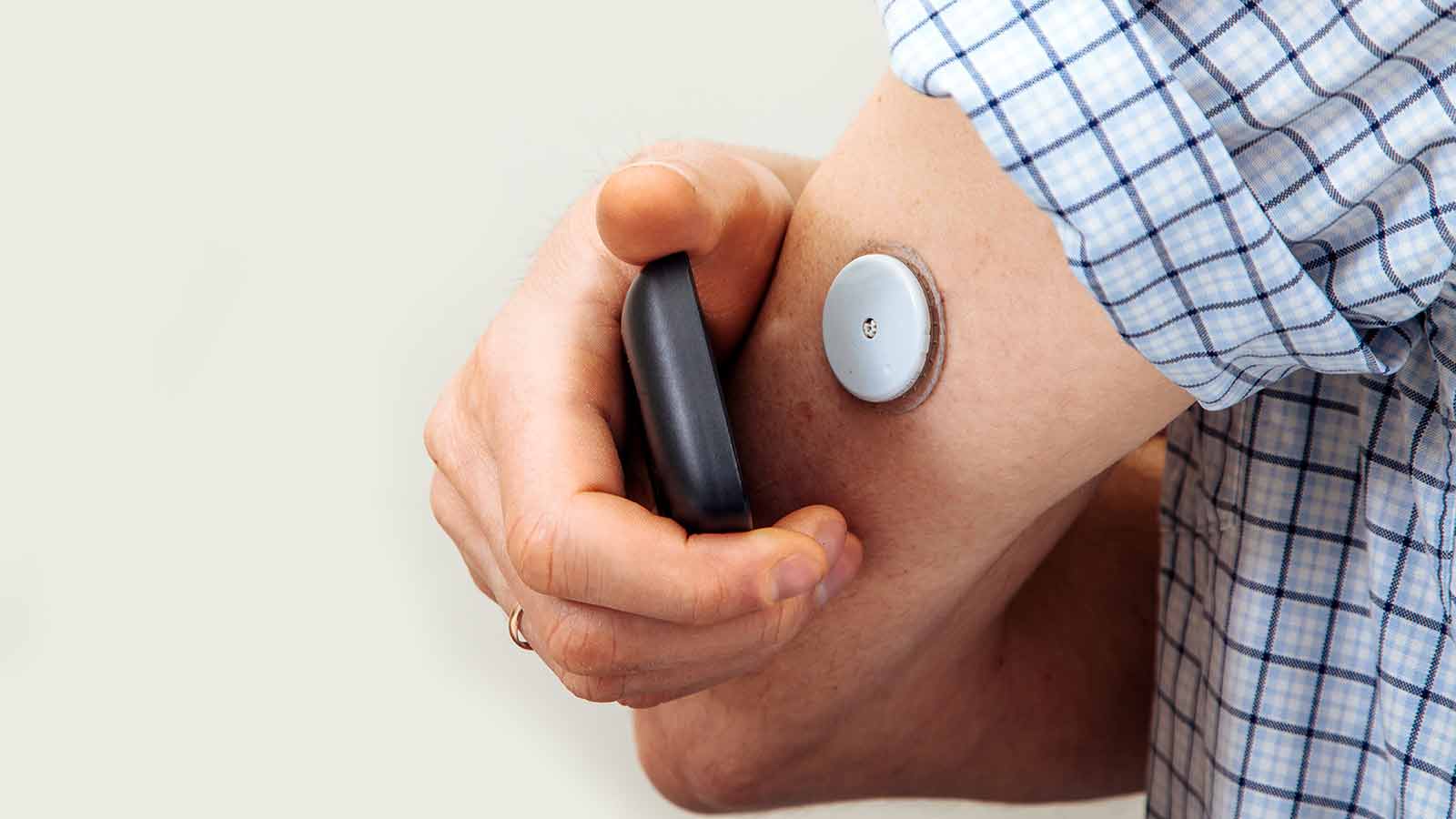
Sensores de glucosa
Son pequeños dispositivos que se colocan sobre el brazo o abdomen y llevan un pequeño filamento que se introduce en la piel, para medir la glucosa dentro del tejido intersticial. Eso permite conocer el índice de glucemia sin necesidad de pinchar los dedos. Este sistema tiene además la gran ventaja de que nos muestra la evolución de la glucemia a lo largo de las horas, así como la tendencia, algo muy importante para el diabético.
Existen diferentes marcas comerciales en el mercado, que recurren al sistema de monitorización en continuo, es decir, el sensor manda automáticamente las medidas de la glucemia a un teléfono móvil al cual se pueden fijar una serie de alarmas. El sistema más económico es el “Libre style” de la marca Abbot, que tiene un coste de unos 120 euros al mes.
En la actualidad este tipo de sensores se encuentra financiados por el Sistema Nacional de Salud para un determinado perfil de pacientes.
Bolígrafos o plumas
La jeringuilla de insulina es ya en muchos casos cosa del pasado. Son mayoría quienes usan los bolígrafos de insulina o plumas, dispositivos precargados en los que se inserta una aguja desechable y que cuentan con una rueda para seleccionar la dosis necesaria. Con las plumas se evitan inconvenientes como la presencia de burbujas y permite dosificar exactamente la cantidad deseada. Las plumas están cubiertas por el Sistema Nacional de Salud.
Una novedad reciente en este campo son las insulinas de acción ultrarrápida, que actúan antes que las insulinas rápidas tradicionales y permiten reducir aún más el tiempo de hiperglucemia.
Puertos de inyección
Un diabético tipo 1 debe recibir su dosis de insulina entre 4 y 5 veces al día, pinchazos a los que hay que sumar los de las inyecciones correctoras. A la larga, esto puede dar lugar a complicaciones, como la lipodistrofia, una inflamación del tejido graso que impide la correcta absorción de la insulina. Para paliar este problema, han aparecido en el mercado los puertos de infusión; dispositivos que introducen una pequeña cánula en la piel por medio de una pequeña aguja. La insulina se introduce a través de ese catéter, y de esa manera se ahorran un buen número de pinchazos. Cada puerto dura 3 días.
En España hay dos sistemas en el mercado, y ninguno de ellos es financiado por los sistemas de salud, con lo que el diabético debe gastar al mes entre 31 euros (si se decanta por Insuflon) y 80 euros (lo que cuesta el i-Port Advance de Medtronic).
Bombas de insulina
Son pequeños dispositivos electrónicos que proporcionan infusión de insulina de acción rápida al organismo a través de un catéter, durante las 24 horas del día. La bomba se encarga de introducir cada poco tiempo una cantidad de insulina, tratando de simular en la medida de lo posible la función del páncreas.
Las bombas de insulina deben configurarse con la ayuda de un profesional sanitario, que es quien determina cuál es la cantidad de insulina que ira proporcionando la bomba, en función de las necesidades basales, en cada momento del día. Además, la bomba permite ajustar las dosis a administrar en los bolos de comida. La bomba funciona con baterías o pilas, y el catéter ha de cambiarse cada 2 o 3 días.
El coste de un sistema de infusión de insulina es muy elevado: la propia bomba puede suponer un desembolso de más de 6.000, a los que hay que sumar otros 1.500 euros.
La implantación de bombas de insulina implica profesionales sanitarios formados, y la realización de un seguimiento intensivo sobre el paciente, y al mismo tiempo requiere el aprendizaje por parte del paciente, por lo que realmente en la práctica los candidatos a usar la bomba de insulina son los casos más “delicados”, embarazadas, o diabéticos con mal control. En España, además, solo el 5% de los diabéticos cuentan con una bomba financiada por la Sanidad Pública, mucho menos que otros países de nuestro entorno.
Objetivo, mejor calidad de vida
La aparición de los sensores de glucemia, junto con la generalización de las bombas de insulina han supuesto una verdadera revolución para el día a día del diabético. En cualquier caso, estos dispositivos destinados a facilitar el control son un innegable avance en la calidad de vida y la salud de los pacientes diabéticos, por los que, a juicio de OCU, garantizar el acceso de los enfermos que lo deseen a estos sistemas debería ser una prioridad.
También depende de ti
Los pacientes diabéticos están experimentando un fuerte empoderamiento frente a su enfermedad en los últimos años. La aparición de mejores tratamientos, glucómetros más fiables, sistemas de MCG (Monitorización Continua de Glucosa), bombas de insulina y sistemas DIY (Do It Yourself) de páncreas artificial han provocado que muchos pacientes y familiares se pongan al frente de su enfermedad, pasando de ser menor utilizadores del sistema a tener una participación activa.
En el caso de la diabetes, la experiencia demuestra que un paciente que disponga de un sistema MCG y/o bomba de insulina, presenta una mayor proactividad a la hora de afrontar la enfermedad, dispone de información personal de sus glucemias y tiene las herramientas para controlarlas. Un paciente empoderado es un paciente informado y formado.
Dos iniciativas relevantes, en este sentido, son:
- Nightscout. Es un proyecto a escala mundial, que permite a cualquier persona acceder, desde cualquier lugar, a los datos de un MCG, usando algún dispositivo con acceso a internet (smartphone). Nightscout pone a disposición de una manera gratuita las herramientas y la información necesaria para que personas sin conocimientos informáticos puedan implementarlo. Es un proyecto de código abierto, sin animo de lucro, gracias al esfuerzo de diabéticos y familiares. No hay ninguna empresa detrás de Nightscout, son los pacientes cansados de esperar los que han desarrollado el proyecto. El lema de Nightscout es “#WeAreNotWaiting”. Estos sistemas permiten conocer minuto a minuto las glucemias de un niño que se encuentra en el colegio a kms de distancia. O monitorizar a un niño mientras duerme. Estos sistemas incorporan alarmas, lo que evita las temibles hipo e hiperglucemias, con la consabida mejora de la calidad de vida, y un mejor control que evita hospitalizaciones, y ahorra en gasto sanitario.
- Diabetes cero. Es una iniciativa nacional. Se trata de un movimiento nacido de padres de niños con diabetes tipo I y adultos que recaudan dinero para dedicarlo a la investigación que busca la cura en la diabetes tipo I. Por ello Diabetes Cero lucha para que la investigación no se frene bajo ningún condicionante político, ni empresarial (industria farmaceutica), su eslogan es “Ayudanos a encontrar la cura de la diabetes tipo 1".
Comunidad
Contenido reservado a socios y Amigos de OCU.
Para acceder a este contenido por favor identifícate o regístrate como Amigo .
